Բովանդակություն
Իր առաքելությանը համապատասխան՝ MedTvoiLokony-ի խմբագրական խորհուրդը գործադրում է բոլոր ջանքերը՝ վերջին գիտական գիտելիքներով ապահովված հուսալի բժշկական բովանդակություն տրամադրելու համար: «Ստուգված բովանդակություն» լրացուցիչ դրոշակը ցույց է տալիս, որ հոդվածը վերանայվել է կամ ուղղակիորեն գրվել է բժշկի կողմից: Այս երկքայլ ստուգումը. բժշկական լրագրողը և բժիշկը թույլ է տալիս մեզ տրամադրել ամենաբարձր որակի բովանդակությունը՝ ներկայիս բժշկական գիտելիքներին համապատասխան:
Այս ոլորտում մեր նվիրվածությունը գնահատվել է, ի թիվս այլոց, Հանուն Առողջապահության Լրագրողների Ասոցիացիայի կողմից, որը MedTvoiLokony-ի խմբագրական խորհրդին շնորհել է Մեծ մանկավարժի պատվավոր կոչում:
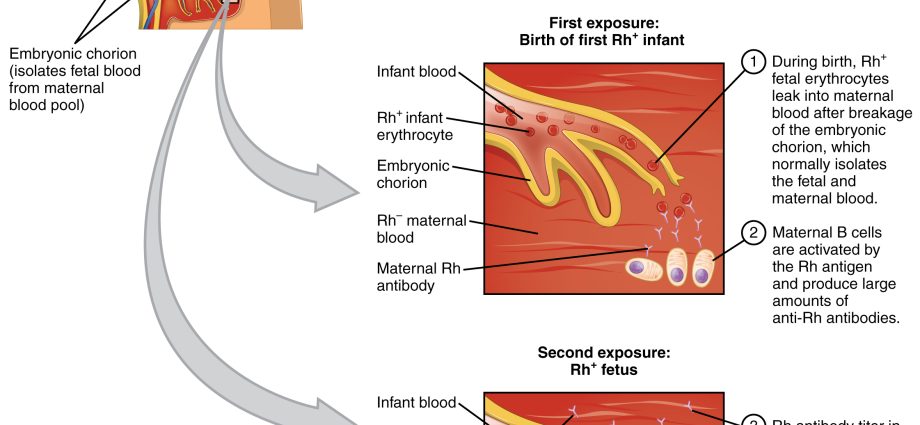
Նորածինների հեմոլիտիկ հիվանդությունը պայման է, որն առաջանում է մոր և պտղի միջև Rh գործոնի կամ AB0 արյան խմբերի անհամատեղելիության (հակամարտության) պատճառով: Հիվանդությունը մոր արյան մեջ առաջացնում է հակամարմինների արտադրություն, որն իր հերթին հանգեցնում է պտղի և նորածնի կարմիր արյան բջիջների քայքայմանը։ Հեմոլիտիկ հիվանդության ամենավտանգավոր ձևը դեղնախտն է։
Մի քանի խոսք նորածնի հեմոլիտիկ հիվանդության մասին…
Հիվանդությունը կապված է սերոլոգիական կոնֆլիկտի հետ, այսինքն՝ իրավիճակի, երբ մոր արյան խումբը տարբերվում է երեխայի արյան խմբից: Հեմոլիտիկ հիվանդությունը մոր արյան մեջ առաջացնում է հակամարմիններ, որոնք քայքայում են պտղի և նորածնի կարմիր արյան բջիջները: Հիվանդության ամենավտանգավոր ձևը նորածինների ծանր դեղնախտն է, որն առաջանում է արյան մեջ բիլիրուբինի մակարդակի արագ աճով և անեմիայի զարգացմամբ։ Երբ բիլիրուբինի մակարդակը գերազանցում է որոշակի շեմը, այն կարող է վնասել ուղեղը, որը հայտնի է որպես գլխուղեղի հիմքի ամորձիների դեղնությունինչը հանգեցնում է հոգեֆիզիկական թերզարգացման, եթե երեխան գոյատևում է: Ներկայումս սերոլոգիական հակամարտությունն այնքան մեծ խնդիր չէ, որքան XNUMX-րդ դարում:
Նորածնի հեմոլիտիկ հիվանդության պատճառները
Յուրաքանչյուր ոք ունի որոշակի արյան խումբ, և նորմալ պայմաններում առողջ մարմինը հակամարմիններ չի արտադրում իր արյան բջիջների դեմ: Rh + արյան խումբը չի արտադրում հակամարմիններ այս գործոնի դեմ, այսինքն հակառեզուսային: Նմանապես, արյան A խումբ ունեցող հիվանդի մարմինը հակա-A հակամարմիններ չի արտադրում: Սակայն այս կանոնը չի տարածվում հղիների վրա, հետևաբար նորածնի հեմոլիտիկ հիվանդությունը պայմանավորված է երեխայի արյան և մոր արտադրած հակամարմինների միջև կոնֆլիկտով։ Պարզ ասած՝ մոր արյունը ալերգիկ է երեխայի արյան նկատմամբ: Հղի կնոջ հակամարմինները կարող են անցնել պլասենտան (ներկայիս կամ հաջորդ հղիության ընթացքում) և հարձակվել երեխայի արյան բջիջների վրա: Հետևանքը երեխայի հեմոլիտիկ հիվանդությունն է։
Երեխայի հեմոլիտիկ հիվանդության ախտանիշները և ձևերը
Հեմոլիտիկ հիվանդության ամենաթեթև ձևը երեխայի արյան բջիջների չափից ավելի ոչնչացումն է: Երեխան ծնվում է անեմիասովորաբար ուղեկցվում է փայծաղի և լյարդի մեծացմամբ, սակայն դա վտանգ չի ներկայացնում նրա կյանքի համար։ Ժամանակի ընթացքում արյան պատկերը զգալիորեն բարելավվում է, եւ երեխան ճիշտ զարգանում է: Այնուամենայնիվ, պետք է ընդգծել, որ որոշ դեպքերում անեմիան ծանր է և պահանջում է մասնագետի բուժում։
Հեմոլիտիկ հիվանդության մեկ այլ ձև կա ծանր դեղնություն. Երևում է, որ ձեր երեխան լիովին առողջ է, բայց սկսում է դեղնախտ ունենալ ծնվելուց հետո առաջին օրը: Բիլիրուբինի շատ արագ աճ է նկատվում, որը պատասխանատու է մաշկի դեղին գույնի համար։ Դեղնախտը մեծ վտանգ է ներկայացնում, քանի որ դրա կոնցենտրացիան որոշակի մակարդակից դուրս թունավոր ազդեցություն է ունենում երեխայի ուղեղի վրա։ Դա կարող է նույնիսկ հանգեցնել ուղեղի վնասվածքի: Դեղնախտով երեխաների մոտ նկատվում են նոպաներ և մկանների ավելորդ լարվածություն։ Եթե նույնիսկ երեխան փրկվի, դեղնախտը կարող է լուրջ հետևանքներ ունենալ, օրինակ՝ երեխան կարող է կորցնել լսողությունը, տառապել էպիլեպսիայով և նույնիսկ դժվարանալ խոսելու և հավասարակշռությունը պահպանելու համար:
Նորածնի հեմոլիտիկ հիվանդության վերջին և ամենալուրջ ձևը ընդհանրացված է պտղի ուռուցք. Մոր հակամարմինների կողմից երեխայի արյան բջիջների քայքայման հետեւանքով (դեռ պտղի կյանքի փուլում) խախտվում է նորածնի շրջանառությունը, բարձրանում նրա անոթների թափանցելիությունը։ Ինչ է դա նշանակում? Արյան անոթներից հեղուկը դուրս է գալիս հարակից հյուսվածքներ՝ այդպիսով առաջացնելով ներքին այտուցի ձևավորում կարևոր օրգաններում, ինչպիսիք են որովայնի խոռոչը կամ սիրտը շրջապատող պերիկարդի պարկը։ Միևնույն ժամանակ, փոքրիկը զարգանում է անեմիա: Ցավոք սրտի, պտղի այտուցը այնքան լուրջ է, որ այն ամենից հաճախ հանգեցնում է պտղի մահվան՝ դեռ արգանդում կամ ծնվելուց անմիջապես հետո:
Նորածնի հեմոլիտիկ հիվանդության ախտորոշում
Սովորաբար, հղի կինը սքրինինգային թեստեր կանցնի՝ պարզելու հակա-RhD-ի կամ այլ հավասարապես համապատասխան հակամարմինների առկայությունը: Սովորաբար հղիության առաջին եռամսյակում կատարվում է հակագլոբուլինի թեստ (Coombs թեստ), եթե երեխայի ծնողները RhD անհամատեղելի են։ Նույնիսկ եթե արդյունքը բացասական է, թեստը կրկնվում է յուրաքանչյուր եռամսյակում և ծննդաբերությունից մեկ ամիս առաջ։ Իր հերթին, թեստի դրական արդյունքը ախտորոշումը երկարացնելու և հակամարմինների տեսակի և տիտրի թեստերի իրականացման ցուցում է: Հակամարմինների ցածր տիտրը (16-ից ցածր) պահանջում է միայն պահպանողական բուժում, այսինքն՝ հակամարմինների տիտրի ամսական մոնիտորինգ: Մյուս կողմից, հակամարմինների բարձր տիտրերի ախտորոշումը (ավելի քան 32) պահանջում է ավելի ինվազիվ բուժում: Դրա ցուցում է նաև ուլտրաձայնային հետազոտության ժամանակ պորտալարային երակի լայնացման, հեպատոմեգալիայի և հաստացած պլասենցայի հայտնաբերումը: Այնուհետև կատարվում է ամինապունկցիա և կորդոցենտեզ (պտղի արյան նմուշառում հետազոտության համար): Այս թեստերը թույլ են տալիս ճշգրիտ գնահատել, թե որքան զարգացած է պտղի անեմիան, գնահատել արյան խումբը և արյան բջիջների վրա համապատասխան անտիգենների առկայությունը: Նորմալացված արդյունքները պահանջում են թեստը կրկնել մի քանի շաբաթ անց:
Բուժումը սկսվում է, երբ հայտնաբերվում է ծանր անեմիա: Ավելին, կատարվում է PCR մեթոդ, որը հաստատում է D անտիգենի առկայությունը։ Այս հակագենի բացակայությունը բացառում է պտղի հեմոլիտիկ հիվանդության առաջացումը:
Նորածնի հեմոլիտիկ հիվանդություն – բուժում
Հիվանդությունների բուժումը հիմնականում ներառում է ներարգանդային էկզոգեն արյան փոխներարկում՝ ուլտրաձայնային հսկողության ներքո: Արյունը տրվում է անոթային մահճակալ կամ պտղի որովայնային խոռոչ: Արյան ամբողջական փոխանակման համար անհրաժեշտ է փոխներարկման 3-4 ցիկլ: Թերապիան պետք է շարունակվի այնքան ժամանակ, քանի դեռ պտուղը կարող է արտարգանդային կյանք ապրել: Բացի այդ, բժիշկները խորհուրդ են տալիս հղիությունը դադարեցնել առավելագույնը 37 շաբաթ: Ծնվելուց հետո նորածինը հաճախ պահանջում է ալբումինի փոխներարկում և ֆոտոթերապիա, ավելի ծանր դեպքերում կատարվում է փոխարինող կամ կոմպլեմենտար փոխներարկում։ Բացի բուժումից, կարևոր է նաև հիվանդությունների կանխարգելումը։
Նորածնի հեմոլիտիկ հիվանդություն - պրոֆիլակտիկա
Հեմոլիտիկ հիվանդության պրոֆիլակտիկան կարող է լինել սպեցիֆիկ և ոչ սպեցիֆիկ: Առաջինը օտար արյան հետ շփումից խուսափելն է և խաչմերուկից հետո խմբային համատեղելի արյան փոխներարկման կանոնները պահպանելը։ Երկրորդը, իր հերթին, հիմնված է հակա-D իմունոգոլոբուլինի կիրառման վրա ակնկալվող արյան արտահոսքից 72 ժամ առաջ, այսինքն.
- ծննդաբերության ժամանակ,
- վիժման դեպքում,
- հղիության ընթացքում արյունահոսության դեպքում,
- հղիության ընթացքում իրականացված ինվազիվ պրոցեդուրաների արդյունքում,
- արտաարգանդային հղիության վիրահատության ժամանակ.
Որպես ներհղիության կանխարգելում ռեզուս բացասական կանանց մոտ, որոնք ունեն բացասական հակագլոբուլինային թեստի արդյունքներ, օգտագործվում է հակա-D իմունոգոլոբուլինների ընդունումը (հղիության 28-րդ շաբաթում): Իմունոգոլոբուլինների հաջորդ չափաբաժինը տրվում է միայն երեխայի ծնվելուց հետո: Այս մեթոդը ապահովում է միայն մեկ, ամենամոտ հղիության համար: Այն կանանց մոտ, ովքեր պլանավորում են ավելի շատ երեխաներ, իմունոպրոֆիլակտիկան ևս մեկ անգամ կիրառվում է: