Բովանդակություն
- Ի՞նչ է ամնիոցենտեզը:
- Կարո՞ղ ենք հրաժարվել ամնիոցենտեզից:
- Երեխաների քրոմոսոմային անոմալիաների ռիսկերի գնահատում
- Եթե ուլտրաձայնի վրա հայտնաբերվում է արատ, անկախ հղիության ժամանակից
- Ինչպե՞ս է տեղի ունենում ամնիոցենտեզը:
- Իսկ ամնիոցենտեզից հետո?
- Արդյո՞ք ամնիոցենտեզը փոխհատուցվում է սոցիալական ապահովության կողմից:
- Շուտով ընդհանրացված արյան թեստ ապագա մայրերի համար.
Ի՞նչ է ամնիոցենտեզը:
Ամնիոցենտեզը առավել հաճախ նշանակվում է այն դեպքերում, երբ պտուղը գտնվում է քրոմոսոմային անոմալիաների բարձր ռիսկի տակ կամ կարող է լինել ժառանգական հիվանդության կրող: Այն կարող է նաև հանգստացնել երեխայի առողջությունը: Սա նախածննդյան հետազոտություն է, որը կարող է անհանգստացնել ապագա ծնողներին… Ամնիոցենտեզը կարող է ցուցված լինել տարբեր իրավիճակներում:
Եթե զգալի վտանգ կա, որ երեխան ներկայացնում է քրոմոսոմային անոմալիա, հիմնականում տրիզոմիա 13, 18 կամ 21: Նախկինում ամնիոցենտեզը համակարգված կերպով կատարվում էր 38 տարեկանից բարձր հղիների մոտ: Բայց Դաունի համախտանիշով երեխաների 70%-ը ծնվում է մինչև 21 տարեկան մայրերից: Այժմ, անկախ ապագա մայրիկի տարիքից, ռիսկի գնահատում է իրականացվում: Որոշակի շեմից այն կողմ մայրիկի ցանկության դեպքում նշանակվում է ամնիոցենտեզ։
Կարո՞ղ ենք հրաժարվել ամնիոցենտեզից:
Դուք կարող եք հրաժարվել ամնիոցենտեզից, իհարկե: Դա մեր հղիությունն է: Բժշկական թիմը տալիս է կարծիք, սակայն վերջնական որոշումը մնում է մեզ (և մեր ուղեկիցին): Ավելին, ամնիոցենտեզ անելուց առաջ մեր բժիշկը պարտավոր է մեզ տեղեկացնել այն պատճառների մասին, որոնց համար նա առաջարկում է մեզ այս հետազոտությունը, ինչ է փնտրում, ինչպես է տեղի ունենալու ամնիոցենտեզը և դրա հնարավոր սահմանափակումներն ու հետևանքները: Մեր բոլոր հարցերին պատասխանելուց հետո նա մեզ կխնդրի ստորագրել տեղեկացված համաձայնության ձևաթուղթը (օրենքով պահանջվում է), որն անհրաժեշտ է նմուշները լաբորատորիա ուղարկելու համար:
Երեխաների քրոմոսոմային անոմալիաների ռիսկերի գնահատում
Հաշվի է առնվում երեք պարամետր.
Պտղի պարանոցի չափը (չափվել է1-ին եռամսյակի ուլտրաձայնայինամենորեայի 11-ից 14 շաբաթների միջև. դա նախազգուշական նշան է, եթե այն ավելի քան 3 մմ է.
Երկու շիճուկ մարկերների վերլուծություն (կատարվում է պլասենցայի կողմից արտազատվող և մոր արյուն փոխանցվող հորմոնների հետազոտության արդյունքում).
Մոր տարիքը.
Բժիշկները համատեղում են այս երեք գործոնները՝ ընդհանուր ռիսկը որոշելու համար: Եթե դրույքաչափը մեծ է 1/250-ից, խորհուրդ է տրվում ամնիոցենտեզ:
Եթե ընտանիքում կա գենետիկ հիվանդությամբ երեխա, ներառյալ կիստոզային ֆիբրոզը, և երկու ծնողներն էլ գենի անբավարարության կրողներ են: Չորրորդ դեպքից մեկում պտուղը այս պաթոլոգիան կրելու վտանգի տակ է:
Եթե ուլտրաձայնի վրա հայտնաբերվում է արատ, անկախ հղիության ժամանակից
Բարձր ռիսկային հղիությունների առաջընթացը վերահսկելու համար (օրինակ՝ rh անհամատեղելիություն կամ թոքերի հասունության գնահատում):
Ամնիոցենտեզը կարող է տեղի ունենալ ամենորեայի 15-րդ շաբաթից մինչև ծննդաբերության նախորդ օրը. Երբ նշանակվում է, քանի որ արդեն կա քրոմոսոմային կամ գենետիկական աննորմալության խիստ կասկած, այն իրականացվում է հնարավորինս շուտ՝ ամենորեայի 15-ից 18-րդ շաբաթվա ընթացքում: Նախկինում ամնիոտիկ հեղուկը չի բավականացնում պատշաճ հետազոտության համար, և բարդությունների ռիսկն ավելի մեծ է։ Թերապևտիկ աբորտն այդ դեպքում միշտ հնարավոր է:
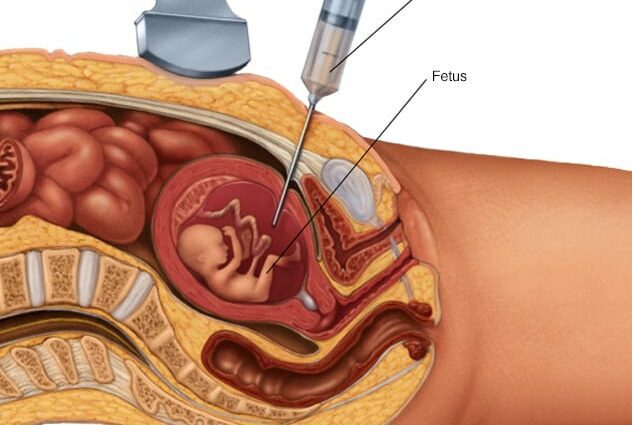
Ինչպե՞ս է տեղի ունենում ամնիոցենտեզը:
Ամնիոցենտեզը կատարվում է ուլտրաձայնային հետազոտության ժամանակ, հիվանդանոցում, ստերիլ միջավայրում։ Ապագա մայրը ծոմ պահելու կարիք չունի, և նմուշը չի պահանջում որևէ անզգայացում: Պունկցիան ինքնին ավելի ցավոտ չէ, քան արյան անալիզը: Միակ նախազգուշական միջոցը. եթե կինը ռեզուս բացասական է, ապա նրան հակառեզուսի (կամ հակա-D) շիճուկ կներարկեն՝ ապագա երեխայի հետ արյան անհամատեղելիությունից խուսափելու համար (եթե նա ռեզուս դրական է): Բուժքույրը սկսում է ախտահանել ապագա մոր որովայնը: Այնուհետև մանկաբարձը ճշգրիտ որոշում է երեխայի դիրքը, այնուհետև շատ նուրբ ասեղ է մտցնում որովայնի պատի միջով՝ պորտալարից (նաև) ներքև: Նա ներարկիչով ներարկում է ամնիոտիկ հեղուկի փոքր քանակությունը, այնուհետև ներարկում այն ստերիլ սրվակի մեջ։
Իսկ ամնիոցենտեզից հետո?
Ապագա մայրը արագ վերադառնում է տուն մի քանի կոնկրետ ցուցումներով. մնալ հանգստի ողջ օրը և առաջին հերթին դիմել շտապօգնության սենյակ, եթե հետազոտությանը հաջորդող ժամերի և օրերի ընթացքում արյունահոսություն, հեղուկ արտահոսք կամ ցավ հայտնվի: Լաբորատորիան արդյունքները հայտնում է բժշկին մոտ երեք շաբաթ անց: Մյուս կողմից, եթե գինեկոլոգը խնդրել է միայն մեկ անոմալիայի՝ օրինակ 21 տրիզոմիայի վերաբերյալ շատ նպատակային հետազոտություն, արդյունքները շատ ավելի արագ են՝ մոտ քսանչորս ժամ:
Նկատի ունեցեք, որ ամնիոցենտեզից հետո վիժում կարող է առաջանալ դեպքերի 0,1%-ի դեպքում, դա այս հետազոտության միակ ռիսկն է, խիստ սահմանափակ: (10 անգամ ավելի քիչ, քան մենք կարծում էինք մինչ այդ, ըստ վերջին գրականության տվյալների):
Արդյո՞ք ամնիոցենտեզը փոխհատուցվում է սոցիալական ապահովության կողմից:
Ամնիոցենտեզը, նախնական համաձայնությունից հետո, ամբողջությամբ ապահովագրված է բոլոր ապագա մայրերի համար, ովքեր ներկայացնում են որոշակի ռիսկ՝ 38 տարեկան և բարձր կանայք, ինչպես նաև նրանք, ովքեր ունեն ընտանեկան կամ անձնական գենետիկական հիվանդությունների պատմություն, Դաունի համախտանիշի վտանգ: 21 պտղի հավասար կամ ավելի քան 1/250, և երբ ուլտրաձայնը ցույց է տալիս անոմալիա:
Շուտով ընդհանրացված արյան թեստ ապագա մայրերի համար.
Բազմաթիվ ուսումնասիրություններ ենթադրում են մեկ այլ զննման ռազմավարության հետաքրքրությունը, մասնավորապեսպտղի ԴՆԹ վերլուծություն շրջանառվում է մոր արյան մեջ (կամ ոչ ինվազիվ նախածննդյան սկրինինգ = DPNI): Նրանց արդյունքները շատ լավ արդյունք են ցույց տվել զգայունության և յուրահատկության առումով (> 99%) 13, 18 կամ 21 տրիզոմիայի սկրինինգում: Այս նոր ոչ ինվազիվ թեստերը նույնիսկ առաջարկվում են միջազգային գիտակ հասարակությունների մեծ մասի կողմից: բարձր ռիսկի ենթարկված հիվանդների մոտ պտղի տրիզոմիա, իսկ վերջերս Ֆրանսիայում՝ Haute Autorité de Santé (HAS) կողմից։ Ֆրանսիայում այս ոչ ինվազիվ թեստերը ներկայումս փորձարկվում են և (դեռևս չեն) փոխհատուցվում սոցիալական ապահովության կողմից: