Բովանդակություն
Քթի քաղցկեղ. Ախտորոշում, հետազոտություն և բուժում
Նազոֆարինգի քաղցկեղը սկսվում է քթի հատվածների ետևում՝ փափուկ քիմքի վերևից մինչև կոկորդի վերին հատվածը։ Այս պայմանով մարդիկ հաճախ ունենում են պարանոցի հանգույցներ, կարող են ունենալ ականջներում լցվածության կամ ցավի զգացում և լսողության կորուստ: Հետագայում ախտանշանները ներառում են քթահոսություն, քթի խցանում, դեմքի այտուցվածություն և թմրություն: Ախտորոշումը կատարելու համար անհրաժեշտ է բիոպսիա և կատարվում են պատկերային թեստեր (CT, MRI կամ PET)՝ գնահատելու քաղցկեղի չափը: Բուժումը հիմնված է ճառագայթային և քիմիաթերապիայի վրա, իսկ բացառապես վիրահատության վրա:
Ի՞նչ է քթի խոռոչի քաղցկեղը:
Քթի խոռոչի քաղցկեղը, որը նաև կոչվում է քիթ-կոկորդ, խոռոչ կամ էպիֆարինքս, էպիթելային ծագման քաղցկեղ է, որը զարգանում է կոկորդի վերին մասի բջիջներում՝ քթի հատվածների հետևում, վերևում՝ փափուկ ճաշակից մինչև վերին հատվածը: կոկորդը. Քիթ-կոկորդի քաղցկեղի մեծ մասը տափակ բջջային քաղցկեղ է, ինչը նշանակում է, որ դրանք զարգանում են քիթ-կոկորդը ծածկող շերտավոր բջիջներում:
Չնայած քիթ-կոկորդի քաղցկեղը կարող է զարգանալ ցանկացած տարիքում, այն հատկապես ազդում է դեռահասների և 50 տարեկանից բարձր հիվանդների վրա: Թեև ԱՄՆ-ում և Արևմտյան Եվրոպայում հազվադեպ է, այն տարածված է Ասիայում և ամենատարածված քաղցկեղներից մեկն է Միացյալ Նահանգներ ներգաղթած չինացիների շրջանում: Պետություններ, հատկապես հարավչինական և հարավային ծագում ունեցող պետություններ: - Ասիական. Ֆրանսիայում քթի խոռոչի քաղցկեղը հազվադեպ է՝ 100 բնակչի հաշվով մեկ դեպքից պակաս: Տղամարդիկ ավելի հաճախ են տուժում, քան կանայք։
Առողջապահության համաշխարհային կազմակերպության կողմից քթանցքային էպիթելի ուռուցքները դասակարգվել են՝ ելնելով չարորակ բջիջների տարբերակման աստիճանից.
- Տիպ I՝ դիֆերենցված կերատինացնող տափակ բջջային քաղցկեղ: Հազվադեպ, այն դիտվում է հատկապես աշխարհի շատ ցածր հաճախականությամբ շրջաններում;
- Տիպ II՝ դիֆերենցված ոչ կերատինացնող squamouscell carcinoma (35-40% դեպքերում);
- Տիպ III՝ քթանցքային տիպի չտարբերակված քաղցկեղ (UCNT՝ քթանցքային տիպի չտարբերակված կարցինոմա): Այն ներկայացնում է Ֆրանսիայում դեպքերի 50%-ը և դեպքերի 65%-ը (Հյուսիսային Ամերիկա) և 95%-ը (Չինաստան);
- Լիմֆոմաները, որոնք կազմում են դեպքերի մոտավորապես 10-15%-ը:
Քթի խոռոչի այլ քաղցկեղները ներառում են.
- ադենոիդ կիստոզային կարցինոմա (գլաններ);
- խառը ուռուցքներ;
- ադենոկարցինոմաներ;
- ֆիբրոսարկոմա;
- օստեոսարկոմա;
- խոնդրոսարկոմա;
- մելանոմաներ.
Որո՞նք են քթի խոռոչի քաղցկեղի պատճառները:
Մի քանի շրջակա միջավայրի և վարքագծային գործոններ ապացուցվել են, որ քաղցկեղածին են մարդկանց համար՝ կապված քիթ-կոկորդի քաղցկեղի հետ.
- Էպշտեյն-Բար վիրուս. հերպեսների ընտանիքից այս վիրուսը վարակում է իմունային համակարգի լիմֆոցիտները և բերանի խոռոչի և կոկորդի լորձաթաղանթի որոշ բջիջներ: Վարակումը սովորաբար տեղի է ունենում մանկության մեջ և կարող է դրսևորվել որպես շնչուղիների վարակ կամ վարակիչ մոնոնուկլեոզ՝ մանկության և պատանեկության թեթև հիվանդություն: Ամբողջ աշխարհում մարդկանց ավելի քան 90%-ը վարակվել է այս վիրուսով, սակայն այն ընդհանուր առմամբ անվնաս է։ Դա պայմանավորված է նրանով, որ Էպշտեյն-Բառի վիրուսով ոչ բոլոր մարդկանց մոտ է զարգանում քիթ-կոկորդի քաղցկեղը.
- մեծ քանակությամբ պահածոյացված կամ աղի մեջ պատրաստված ձկան կամ նիտրիտների միջոցով պահպանված սննդի օգտագործումը. պահպանման կամ պատրաստման այս եղանակն իրականացվում է աշխարհի մի շարք տարածաշրջաններում և մասնավորապես Հարավարևելյան Ասիայում: Այնուամենայնիվ, մթերքի այս տեսակը քիթ-կոկորդի քաղցկեղի առաջացման հետ կապող մեխանիզմը դեռ հստակորեն հաստատված չէ: Առաջարկվում է երկու վարկած՝ նիտրոզամինների առաջացում և Էպշտեյն-Բար վիրուսի վերաակտիվացում;
- ծխելը. ռիսկը մեծանում է ծխախոտի օգտագործման քանակի և տևողության հետ.
- ֆորմալդեհիդ. 2004 թվականին դասակարգվել է քթի խոռոչի քաղցկեղի համար մարդկանց մոտ ապացուցված քաղցկեղածին նյութերի շարքում: Ֆորմալդեհիդի ազդեցությունը տեղի է ունենում ավելի քան հարյուր մասնագիտական միջավայրերում և գործունեության մի շարք ոլորտներում՝ անասնաբուժություն, կոսմետիկա, բժշկություն, արդյունաբերություն, գյուղատնտեսություն և այլն:
- Փայտի փոշի. արտանետվում է փայտի մշակման (հատում, սղոցում, հղկման), չմշակված փայտի կամ վերակառուցված փայտի պանելների մշակման, այդ փոխակերպումների արդյունքում առաջացած չիպսերի և թեփի տեղափոխման, կահույքի հարդարման (ջարդման) ժամանակ: Փայտի այս փոշին կարող է ներշնչվել հատկապես այն մարդկանց կողմից, ովքեր ենթարկվում են աշխատանքի ընթացքում:
Գիտելիքների ներկա վիճակի մեջ կասկածվում են քթի խոռոչի քաղցկեղի այլ ռիսկային գործոններ.
- պասիվ ծխելը;
- Ալկոհոլի օգտագործումը;
- կարմիր կամ վերամշակված մսի օգտագործումը;
- վարակը պապիլոմավիրուսով (HPV 16):
Որոշ ուսումնասիրություններով բացահայտվում է նաև գենետիկ ռիսկի գործոն:
Որո՞նք են քթի խոռոչի քաղցկեղի ախտանիշները:
Ժամանակի մեծ մասը քիթ-կոկորդի քաղցկեղը սկզբում տարածվում է ավշային հանգույցների վրա՝ առաջացնելով պարանոցի շոշափելի հանգույցներ՝ նախքան որևէ այլ ախտանիշ: Երբեմն քթի կամ էուստախյան խողովակների մշտական խցանումը միակողմանի կարող է առաջացնել ականջներում լցվածության կամ ցավի զգացում, ինչպես նաև լսողության կորուստ: Եթե էվստախյան խողովակը խցանված է, հեղուկի արտահոսքը կարող է կուտակվել միջին ականջում:
Հիվանդություն ունեցող մարդիկ կարող են նաև ունենալ.
- այտուցված դեմք;
- թարախի և արյան հոսող քիթ;
- epistaxis, այսինքն, քթի արյունահոսություն;
- արյուն թքի մեջ;
- դեմքի կամ աչքի կաթվածահար հատված;
- արգանդի վզիկի լիմֆադենոպաթիա.
Ինչպե՞ս ախտորոշել քթի խոռոչի քաղցկեղը:
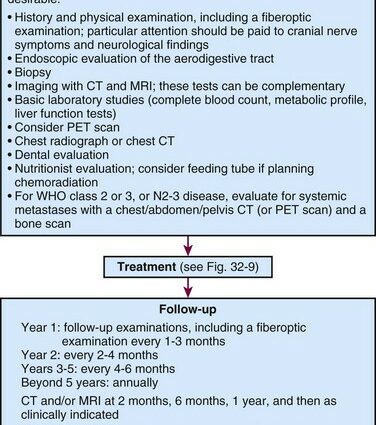
Քթի խոռոչի քաղցկեղը ախտորոշելու համար բժիշկը նախ հետազոտում է քիթ-կոկորդը հատուկ հայելու կամ բարակ, ճկուն դիտող խողովակի միջոցով, որը կոչվում է էնդոսկոպ: Եթե հայտնաբերվում է ուռուցք, ապա բժիշկը կատարում է քիթ-կոկորդի բիոպսիա, որի ժամանակ վերցվում է հյուսվածքի նմուշ և հետազոտվում մանրադիտակի տակ:
Գանգի հիմքի համակարգչային տոմոգրաֆիա (CT) և գլխի, քիթ-կոկորդի և գանգի հիմքի մագնիսական ռեզոնանսային պատկերացում (MRI) կատարվում է քաղցկեղի չափը գնահատելու համար: Պոզիտրոնային էմիսիոն տոմոգրաֆիա (PET) սովորաբար կատարվում է նաև պարանոցի քաղցկեղի և ավշային հանգույցների չափը գնահատելու համար:
Ինչպե՞ս բուժել քթի խոռոչի քաղցկեղը:
Վաղ բուժումը զգալիորեն բարելավում է քթի խոռոչի քաղցկեղի կանխատեսումը: Վաղ փուլերում քաղցկեղով հիվանդ մարդկանց մոտ 60-75%-ը լավ արդյունք է ունենում և գոյատևում է ախտորոշումից հետո առնվազն 5 տարի:
Ինչպես բոլոր ԼՕՌ քաղցկեղի դեպքում, տարբեր այլընտրանքները և բուժման ռազմավարությունը քննարկվում են CPR-ում, որպեսզի հիվանդին առաջարկվի անհատականացված բուժման ծրագիր: Այս հանդիպումն իրականացվում է հիվանդի խնամքի մեջ ներգրավված տարբեր պրակտիկանտների ներկայությամբ.
- վիրաբույժ;
- ռադիոթերապիա;
- ուռուցքաբան;
- ռադիոլոգ;
- հոգեբան;
- անատոմոպաթոլոգ;
- ատամնաբույժ
Իր տեղագրության և տեղային ընդլայնման պատճառով քթանցքի քաղցկեղը հասանելի չէ վիրաբուժական բուժմանը: Նրանք սովորաբար բուժվում են քիմիոթերապիայի և ճառագայթային թերապիայի միջոցով, որոնց հաճախ հաջորդում է օժանդակ քիմիաթերապիան.
- քիմիաթերապիա. լայնորեն կիրառվում է, քանի որ քթի խոռոչի քաղցկեղը քիմիազգայուն ուռուցքներ են: Առավել լայնորեն կիրառվող դեղամիջոցներն են բլեմիցինը, էպիրուբիցինը և ցիսպլատինը։ Քիմիաթերապիան օգտագործվում է առանձին կամ ռադիոթերապիայի հետ համատեղ (ուղեկցող ռադիոքիմիաթերապիա);
- արտաքին ճառագայթային թերապիա. բուժում է ուռուցքը և ավշային հանգույցները;
- կոնֆորմացիոն ճառագայթային թերապիա ինտենսիվության մոդուլյացիայով (RCMI). թույլ է տալիս բարելավել ուռուցքի դոզիմետրիկ ծածկույթը՝ ավելի լավ խնայելով առողջ կառուցվածքները և վտանգի տակ գտնվող տարածքները: Թքային թունավորության աճը զգալի է սովորական ճառագայթման համեմատ, և երկարաժամկետ հեռանկարում բարելավվել է կյանքի որակը.
- բրախիթերապիա կամ ռադիոակտիվ իմպլանտի տեղադրում. կարող է օգտագործվել որպես հավելում արտաքին ճառագայթումից հետո լրիվ չափաբաժիններով կամ որպես փոքր մակերեսային կրկնության դեպքում որպես վերականգնում:
Եթե ուռուցքը նորից հայտնվի, ճառագայթային թերապիան կրկնվում է կամ շատ կոնկրետ իրավիճակներում հնարավոր է վիրահատության փորձ: Սա, սակայն, բարդ է, քանի որ սովորաբար ներառում է գանգի հիմքի մի մասի հեռացում: Երբեմն այն իրականացվում է քթի միջոցով՝ օգտագործելով էնդոսկոպ: